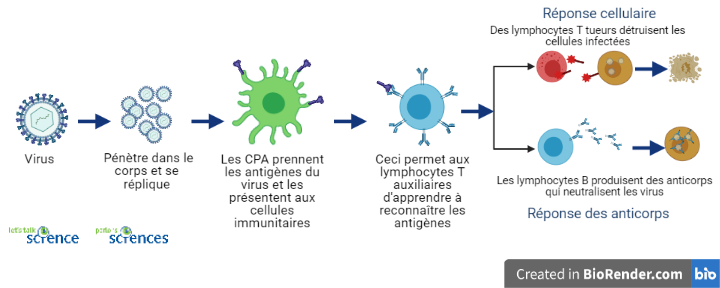
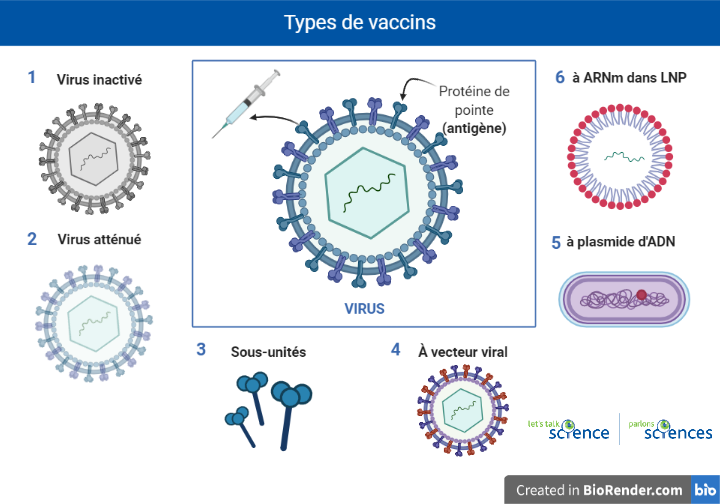
Qu'est-ce qu’il y a de particulier avec les nouveaux vaccins COVID-19 ?

Membre du personnel médical distribuant des vaccins contre la COVID-19 (Joe_McUbed, iStockphoto)

Membre du personnel médical distribuant des vaccins contre la COVID-19 (Joe_McUbed, iStockphoto)
9,7
Quels sont les liens avec mon programme d'études?
Curriculum Alignment
BC
11
Sciences et citoyens 11 (Août 2018)
Grandes idée: Les connaissances scientifiques permettent aux êtres humains de réagir et de s’adapter aux changements qui se produisent tant à l’échelle locale qu’à l’échelle mondiale.
ON
12
Sciences, 12e année, cours préuniversitaire/ précollégial (SNC4M) (2008)
B: Enjeux en santé publique
YT
11
Sciences et citoyens 11 (Colombie britannique, Août 2018)
Grandes idée: Les connaissances scientifiques permettent aux êtres humains de réagir et de s’adapter aux changements qui se produisent tant à l’échelle locale qu’à l’échelle mondiale.
AB
11
Connaissances et employabilité Sciences 20-4 (2007)
Unité C: La santé humaine et la résistance à la maladie
BC
11
Sciences de la vie 11 (Août 2018)
Grandes idée: La vie est le résultat d’interactions à l’échelle moléculaire et cellulaire.
NU
11
Connaissances et employabilité Sciences 20-4 (Alberta, 2007)
Unité C: La santé humaine et la résistance à la maladie
ON
12
Sciences, 12e année, cours préemploi (SNC4E) (2008)
F: Transmission et prévention des maladies
YT
11
Sciences de la vie 11 (Colombie britannique, Août 2018)
Grandes idée: La vie est le résultat d’interactions à l’échelle moléculaire et cellulaire.
NT
11
Connaissances et employabilité Sciences 20-4 (Alberta, 2007)
Unité C: La santé humaine et la résistance à la maladie
NB
11
Sciences de la nature, 11e année (2005)
Thème 3: Microorganismes, système immunitaire et santé
ON
12
Sciences, 12e année, cours préuniversitaire/ précollégial (SNC4M) (2008)
C: Agents pathogènes et maladies
YT
8
Sciences 8 (Colombie britannique, 2015)
Grandes idée: Les processus vitaux ont lieu dans les cellules.